Check
In unseren Räumlichkeiten sind wir perfekt ausgestattet, um mit Ihnen einen ausführlichen Gesundheitscheck durchzuführen in Bezug auf:
- Schlaganfallgefährdung
- Aortenaneurysmen
- Verschiedene Venenerkrankungen
- Durchblutungsstörungen
Schlaganfallvorsorge
Rund 200.000 Menschen in Deutschland erleiden pro Jahr einen Schlaganfall. Er entsteht aufgrund einer plötzlichen Durchblutungsstörung im Gehirn. Folge ist oft eine dauerhafte Schädigung, da das Gehirngewebe sehr empfindlich auf Sauerstoffmangel reagiert. Ursache der Durchblutungsstörung ist meist der plötzliche Verschluss eines Gefäßes – hier spricht man von einem „Hirninfarkt“. Auch eine Blutung in das Gehirngewebe aufgrund eines geplatzten Blutgefäßes kann die Ursache sein – hier ist die Rede vom „Hirnblutung.“ Warnzeichen sind oft Seh- und Sprachstörungen sowie Lähmungserscheinungen in Armen und Beinen.
Therapiemöglichkeiten
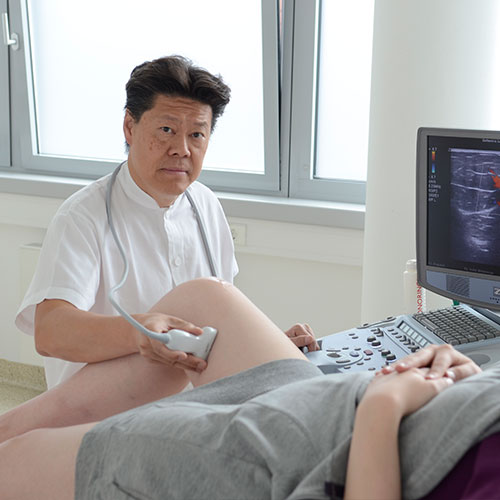
Beobachten Patienten oben genannte Symptome, sollte sofort ein Arzt konsultiert werden. In unserer Praxis sind wir auf derartige Notfälle spezialisiert und leiten sofort alle entsprechenden Untersuchungen ein. Im Vordergrund steht die Untersuchung der Halsschlagader auf Engstellen mit Hilfe des Ultraschallgeräts. Sie ermöglicht v.a. Rückschlüsse auf eventuelle Verkalkungen durch Arteriosklerose. Die Untersuchung ist schmerzfrei und ungefährlich. Zusätzlich kann auch eine Röntgendarstellung der Halsschlagader Erkenntnisse generieren.
Liegt eine höhergradige Einengung der Halsschlagader vor, raten wir zu einer Operation. Sie findet unter örtlicher Betäubung oder Vollnarkose statt. Dabei öffnen wir die Halsschlagader über einen kleinen Schnitt und schälen die Engstelle aus. Während des Eingriffs wird die Gehirndurchblutung kontinuierlich überwacht. Es handelt sich um einen Routineeingriff mit großer Wirkung, da er den Patienten vor den schlimmen Folgen eines Schlaganfalls bewahrt. Der Aufenthalt in der Klinik beträgt in der Regel nur wenige Tage.

Aortenaneurysma
Was haben Thomas Mann, Albert Einstein und Charles de Gaulle gemeinsam? Sie sind Männer der Weltgeschichte – und alle drei sind an einem geplatzten Bauch-Aortenaneurysma gestorben. Das würde Ihnen heute dank neuester Diagnose- und Therapieverfahren nicht mehr passieren.
Das Aortenaneurysma ist eine Erweiterung der Schlagader (Aorta), die in verschiedenen Körperregionen auftreten kann. Sie tritt am häufigsten bei der Bauchschlagader auf – hier ist sie bekannt unter dem Namen Bauchaortenaneurysma (BAA). Sie ist besonders gefährlich, weil das Aneurysma meist plötzlich platzt und es schnell zu einer inneren Verblutung kommt. Blutgerinsel im Aneurysma können außerdem zu akuten Gefäßverschlüssen in den Beinen führen.
Ursache für ein Aneurysma sind Gefäßverkalkungen (Arteriosklerose). So haben fünf von hundert Männern über 65 Jahre eine krankhafte Erweiterung der Hauptschlagader. Bei einem von hundert Patienten ist eine sofortige Behandlung notwendig. Besonders gefährdet sind ehemalige Starkraucher sowie aktive Raucher, auch erbliche Veranlagungen können die Erkrankung hervorrufen.
Therapiemöglichkeiten
Um ein Aortenaneurysma feststellen zu können, setzen wir in unserer Praxis auf das so genannte gefäßchirurgische Screening. Hierbei tasten wir den Bauch ab und führen eine kurze, schmerz- und strahlenfreie Ultraschalluntersuchung durch. Während kleinere Aneurysmen in der Folgezeit von uns überwacht werden, besteht bei Aneurysmen ab einem Durchmesser von 5 cm akuter Handlungsbedarf. Hier gibt es zwei Möglichkeiten:
- Die konventionelle bzw. offene Operation: Hier wird der Bauchraum geöffnet, das –Blutgefäß wird ober- und unterhalb der Gefäßerweiterung abgeklemmt, längs eröffnet und eine Gefäßprothese wird als Ersatz eingenäht. Ist der Blutstrom freigegeben, wird die ursprüngliche Gefäßwand zum Schutz der umgebenden Organe wieder um die Prothese gelegt und vernäht.
- Stent-Prothese: Über die Leistenschlagader führt der Arzt von innen eine durch Draht verstärkte Prothese von innen in das Aneurysma ein. Da die Bauchhöhle nicht geöffnet wird, ist der Eingriff für den Patienten sehr viel schonender. Allerdings ist hier eine lebenslange Überwachung notwendig.
Venenpatienten
Der Begriff Krampfadern (Varikosis) stammt von dem mittelhoch-deutschen Wort „Krummadern“, das heißt krumme, geschlängelte Adern. Eine Krampfader (Varize) ist aber nicht nur eine geschlängelte, sondern auch eine erweiterte und in ihrer Funktion gestörte Vene.
Wer bekommt Krampfadern?
Eine wesentliche Ursache für dieses Krankheitsbild ist die ererbte Bindegewebsschwäche mit Schwächung der Venenwand und der Venenklappen und einem dadurch verursachten gestörten Rückfluss des Blutes in die oberflächlichen und tiefen Beinvenen. Gefördert wird dieses Leiden vor allem durch Übergewicht, vieles Stehen in gewissen Berufen, Schwangerschaft und Bewegungsarmut. Im Alter zwischen 25 und 74 Jahren weist ca. jeder zweite Europäer Krampfadern (Varikosis) auf.
Welche Beschwerden verursachen Krampfadern?
Krampfadern selbst verursachen keine Beschwerden oder gar Schmerzen. Krampfadern können jedoch durch die mit ihr verbundene venöse Zirkulationsstörung eine Beinschwellung bewirken, die sich durch Spannungsgefühl, das Gefühl schwerer Beine oder Muskelkrämpfe bemerkbar machen kann. Krampfadern neigen zu Entzündungen (Varikophlebitis) die sehr schmerzhaft sein können. Oberflächliche Krampfadern können bei Verletzung stark bluten. Diese Blutung lässt sich jedoch durch lokale Kompression immer stoppen.
Warum können Krampfadern Beinschwellungen verursachen?
Krampfadern haben infolge Überdehnung schließunfähige oder gar zerstörte Klappen, wodurch eine umgekehrte Fließrichtung des Blutes entsteht, nämlich anstatt zum Herzen in Richtung Fuß. Durch diesen zusätzlichen Anfall von Blut wird die Muskel-Venen-Pumpe überlastet, so dass eine vermehrte Blutfülle im unteren Abschnitt des Beines entsteht.
Bei starkem venösem Rückstrom und starker Schwellneigung kann es innerhalb von Jahren zu chronischen Hautveränderungen bis hin zum sogenannten „offenen Bein“ (Ulcus cruris) kommen.
Man unterscheidet operative und konservative Behandlungsmethoden. Mit welcher Methode behandelt wird, hängt von verschiedenen Faktoren ab.
1. Kompressionstherapie: Durch Kompression von außen entsteht für die Muskulatur ein Widerlager, wodurch die Förderleistung der Muskel-Venen-Pumpe verbessert wird. Angewendet werden Kompres-sionsstrümpfe, die von einem Fachmann individuell angepasst werden müssen. Bei täglichem Tragen und richtiger Pflege sollte der Strumpf nach einem Jahr ersetzt werden.
2. Veröden von Varizen (Sklerotherapie): Mittels Injektion eines Verödungsmittels in die Krampfadern wird eine künstliche Venenentzündung provoziert, was zu einer bindegewebigen Umwandlung der Krampfadern führt. Diese Methode ist risikoarm und belastet den Patienten kaum und wird bevorzugt bei Seitenast- und Besenreiservarizen eingesetzt (kosmetische Gründe).
3. Endovenöse Lasertherapie: Bei diesem Verfahren handelt es sich um die derzeit schonendste Methode, Venen bzw. Varizen (Krampfadern) zu verschließen. Über eine starke Wärmeeinwirkung mittels Laserenergie, die im Inneren der Vene über einen Katheter ausgelöst wird, zieht sich die Vene zusammen, was am Ende zum Verschluss der Krampfader führt. Der krankhafte Blutrückfluss wird so ein für alle Mal gestoppt. Wir führen den Eingriff ambulant unter örtlicher Betäubung durch.
4. Radiofrequenztherapie: Ein neues Verfahren zur Behandlung der Stammvarikosis, bei dem über eine Punktion eine Radiofrequenzsonde (VNUS) eingebracht wird und die Vene durch entstehende Hitze an der Sondenspitze im Rückzugverfahren verschlossen wird.
5. Operative Therapie: Die Varizen werden über Sonden herausgezogen (sogenanntes Stripping) und über kleine Inzisionen entfernt (Seitastvaridektomie, Miniphlebektomie). Die oft aufgestellte Behauptung, Operieren nütze nichts, da sowieso erneut Krampfadern entstehen, stimmt nicht. Zwar bleibt die Neigung zur Krampfaderneubildung nach einer Operation bestehen (genetische Veranlagung), jedoch erreicht eine neu auftretende Krampfader selten das gleiche Ausmaß wie vor dem Eingriff.
Welches Therapieverfahren ist für mich das Richtige?
Welche Therapieform angewendet wird, hängt vom Ausmaß der Erkrankung und den betroffenen Gefäßabschnitten ab. Wichtig ist hierfür die exakte Diagnostik. Nach den vorliegenden Befunden kann Ihnen der dafür ausgebildete Spezialist raten, ob für Sie eine reine Kompressionstherapie, eine Verödungsbehandlung, ein operativer Eingriff mit klassischer Operation oder ein endovenöses Verfahren in Frage kommt. In vielen Fällen müssen die verschiedenen Therapieverfahren auch miteinander kombiniert werden. Bitte bedenken Sie jedoch, dass die Neigung zur Krampfaderbildung angeboren ist. Wir können deshalb Krampfadern beseitigen, Sie aber nicht vor dem Wiederauftreten schützen. Daher ist auch nach einer erfolgreichen Therapie eine regelmäßige Kontrolle notwendig.
Durchblutungsstörungen
Die periphere arterielle Verschlusskrankheit (pAVK) ist eine Gefäßerkrankung der Beine, bei der es vorwiegend durch eine Arterienverkalkung (Arteriosklerose) zu starken Verengungen oder sogar zum Verschluss kommt, was zu einer Durchblutungsstörung führt.
Gesundheitscheck
Ursache für eine Verengung oder einen Verschluss der Gefäße ist in den meisten Fällen eine Arteriosklerose. Selten sind auch Verletzungen, Entzündungen oder Embolien Grund für eine Durchblutungsstörung. Zu den Risikofaktoren für eine Arteriosklerose und somit auch für eine pAVK sind:
– Rauchen
– Diabetes mellitus
– Bluthochdruck
– Erhöhte Blutfettwerte
– Geschlecht (Männer sind häufiger betroffen)
– Alter
– Genetische Veranlagung
– Ungesunde Ernährung
– Übergewicht
– Bewegungsmangel
Durch die gestörte Durchblutung verschlechtert sich die Sauerstoffversorgung der Muskeln und es kann bei Belastung zu Schmerzen kommen.
Je nach Art und Schwere der Symptome teilt man die pAVK in 4 Stadien ein:
Stadium I: keine Beschwerden
Stadium II: Die hinter der Verengung liegende Muskulatur wird bei Belastung nicht ausreichend mit Sauerstoff versorgt. Es kommt zu Schmerzen im betroffenen Bein, die zum Stehenbleiben zwingen. Dies wird auch als Schaufensterkrankheit bezeichnet. Nach einigen Minuten Ruhe kann man seinen Weg fortsetzen. Das Stadium II wird noch unterteilt in:
Stadium IIa: Die schmerzfreie Gehstrecke beträgt mehr als 200 Meter.
Stadium IIb: Die schmerzfreie Gehstrecke beträgt weniger als 200 Meter.
Stadium III: Schmerzen in Ruhe.
Stadium IV: Zerstörung von Gewebe durch mangelhafte Sauerstoffversorgung.
Symptome
Neben den Schmerzen gibt es weitere typische Zeichen für eine Durchblutungsstörung der Beine:
– Kälte und Blässe der betroffenen Extremität
– Fehlender Puls
– Wundheilungsstörungen
– Muskelschwäche bei Belastung
Therapie
Die Behandlung beginnt mit der Beseitigung der Risikofaktoren, um einer weiteren Verengung der Arterien vorzubeugen. In allen Stadien sollte ein Fortschreiten der Erkrankung durch Medikamente verlangsamt werden.
Falls andere Verfahren nicht in Frage kommen, werden Medikamente eingesetzt, um die Durchblutung zu verbessern.
Im Stadium II der pAVK ist die Bewegungstherapie sehr wichtig, das heißt Gehtraining und Fußrollübungen, um die Ausbildung von Umgehungskreisläufen zu fördern. Das Training sollte dreimal täglich für jeweils 30 Minuten durchgeführt werden, bis ein leichter Schmerz im betroffenen Bein auftritt.
Die Wiederherstellung einer Durchblutung bezeichnet man als Revaskularisierung.
Bei einer perkutanen transluminaren Angioplastie (PTA) wird die verengte Ader mittels eines kleinen Ballons aufgedehnt.
In manchen Fällen kommt auch eine Operation als Therapie in Frage.
Die Thrombendarteriektomie setzt man bei kurzstreckigen Verschlüssen der Beinarterien ein. Dabei wird das Blutgefäß von innen ausgeschält und das Material, welches das Gefäß verengt, entfernt.
Bypass-Operationen dienen der Umgehung von längerstreckigen Gefäßverschlüssen. Als Überbrückung dient entweder eine Vene aus einer anderen Körperstelle oder eine Kunststoffprothese.
Sie haben Fragen?
Dann halten Sie sich nicht zurück und melden sich bei uns.
Wir freuen uns darauf Ihnen alle Fragen zügig zu beantworten.
